Présentation de l’Institut Français de Chirurgie de la Main spécialisé dans les pathologies de l’épaule – IFCE
Qu’est ce qu’une « SLAP » lésion de l’épaule?
L’épaule est la plus mobile des articulations de notre corps. Elle nous permet d’effectuer des mouvements dans tous les degrés de liberté. Cette articulation est fondamentale pour placer notre main dans l’espace.
Cette articulation très mobile doit être stabilisée ; c’est l’objet même de son architecture (une boule, la tête de l’humérus qui s’articule avec la glène de l’omoplate en regard) mais aussi des renforcements capsulo ligamentaires et des muscles périphériques.
A la périphérie de la glène de la scapula (ou omoplate) on trouve un bourrelet ou labrum, fixé sur l’os, au ras du cartilage.
La SLAP lésion est une pathologie relativement récente, car elle a été décrite pour la première fois en 1985 par Andrews. C’est une abréviation de 4 lettres SLAP pour Superior Labrum from Anterior to Posterior. Il s’agit d’une lésion localisée sur le bourrelet glénoïdien supérieur emportant l’insertion de la longue portion du biceps.
Classification
En 1990, Snyder les a classé en 4 catégories.
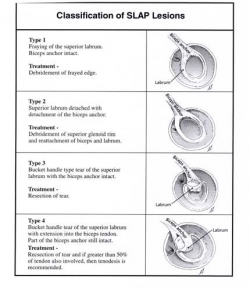
Lésion type I : Le bourrelet supérieur est effiloché avec un aspect dégénératif et sans détachement du long biceps.
Lésion Type II : C’est une avulsion du bourrelet supérieur et de l’insertion du long biceps. Cette avulsion peut être localisée : soit sur le versant antérieur, soit sur le versant postérieur, ou encore sur les deux versants.
Lésion type III : C’est une lésion en « anse de seau » du bourrelet supérieur avec un biceps intact.
Lésion type IV : C’est une lésion d’arrachement du long biceps associée à une désinsertion large du bourrelet. C’est une lésion type III avec un bourrelet en « anse de seau » et une extension vers le biceps qui reste en partie attaché à la glène.
Snyder a aussi décrit des lésions dites complexe qui sont une combinaison de plusieurs types. Maffet et Gartsmann ont ajoutés 3 types de lésions supplémentaires.
Lésion type V : (17%) C’est une lésion de type II associée à une lésion de type Bankart antérieur.
Lésion type VI : (8%) C’est une lésion de type II avec une languette détachée du bourrelet antérieur ou postérieur de type méniscoïde.
Lésion type VII :(13%) C’est une lésion type II antérieur avec extension vers le ligament GHM se poursuivant jusqu’à la limite du bord supérieur du ligament GHI.
RYU a rajouté 2 types supplémentaires :
Type VIII : C’est une lésion type II avec extension vers le bourrelet postérieur qui est désinséré complètement.
Type IX : C’est une lésion type II avec détachement du bourrelet en cercle entreprenant toute la circonférence.
3 mécanismes ont été décrits :
1- Soit par traction lors du mouvement du lancer chez les lanceurs (volley-ball, water-polo,..)
2- Soit par compression du long biceps par la tête humérale lors d’une chute sur la main avec le bras tendu en avant pour parer la chute ( en d’abduction et anté-pulsion)
3- Soit par arrachement du bras en abduction, rotation externe et rétro pulsion qui est un arrachement simple du long biceps.
Les lésions SLAP pourraient se produire également après les luxations antérieures et chez les personnes âgées à cause de la dégénérescence.Ces lésions d’arrachement du long biceps se produisent notamment dans la phase d’accélération ou décélération, et non pas au début du mouvement du l’armé du bras. C’est la phase la plus dangereuse, et située juste avant le dernier geste du lancer (la phase d’accompagnement) ou le bras est emporté par son élan et lancé vers la cible.
La lésion de type II est la lésion la plus courante, estimée à 55% selon Maffet, Gartsman en 1995.
Il existe des variantes anatomiques normales, à ne pas confondre avec une lésion SLAP :
– Le biceps labral sulcus : décollement léger du bourrelet supérieur sans arrachement.
– Le sub-labral hole, rencontré dans 11% des cas, aussi à ne pas fixer.
– Le Bufford complexe, très rare, seulement dans 1.5% des cas.Il y a une absence totale du bourrelet antérieure au dessus de l’équateur avec un ligament GHM en forme de corde–like.
Quels sont les signes cliniques d’une « SLAP » lésion de l’épaule ?
Les symptômes sont peu spécifiques. On décrit une sensation de claquement, ressauts ou de dérangement interne mal précis, un syndrome du « bras mort » chez les lanceurs.
On peut voir également une perte de vitesse chez les lanceurs dans le mouvement de l’armé du bras. Parfois il y a un conflit antérieur ou signe d’instabilité.
C’est un jeune sportif pratiquant le lancer qui présente des signes d’instabilité antérieure ou bien un conflit interne post supérieur décrit par Walch.
On peut la rencontrer chez les personnes âgées avec lésions de la coiffe profonde.
L’examen clinique ne permet pas non plus de faire la preuve du diagnostic.
Le test de O’brien (Elévation antérieure contre résistance, coude fléchi et bras en rotation interne) : la douleur apparaît lorsque le bras est en supination.
Le test de recentrage de Jobbe (Abduction, rotation externe en position allongée avec maintien puis relâchement de la tête humérale).
Le test de Lafosse qui sollicite la supination contre résistance de l’avant bras en position d’abduction à 90° coude fléchi et pronation maximale de l’avant bras.
Le biceps load test : flexion avant bras contre résistance, le bras est élevé à 120°, en rotation externe maximale et supination : le test est positif lorsque le patient a mal durant la flexion contre résistance.
Quels sont les examens complémentaires nécessaires ?
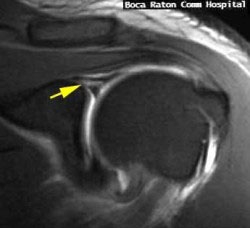
 L’imagerie ne permet pas d’acquérir la certitude du diagnostique :
L’imagerie ne permet pas d’acquérir la certitude du diagnostique :
L’arthro-scanner n’est positif que dans moins de 50% des cas.
L’examen IRM n’est positif que dans moins de 40%.
L’arthro-IRM au Gadolinium est le meilleur examen.
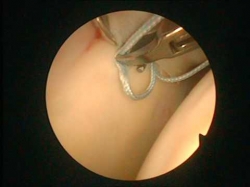
Le diagnostic final est confirmé par l ‘arthroscopie :
– effet Peel back décrit par Burckhardt : lorsque le bras est porté en ABD-RE, on voit facilement le décollement du bourrelet supérieur au point d’ancrage du long biceps.
– drive through sign : on peut mobiliser l’arthroscope plus facilement que d’habitude dans l’articulation gléno humérale, à cause de la présence d’une pseudo instabilité.
Quels sont les traitements possibles d’une « SLAP » lésion de l’épaule ?
Le traitement peut être médical et fonctionnel : il repose sur une prise en charge kinésithérapeutique :
Stretching capsulaire postérieur, renforcement des rotations, stabilisation de l’omoplate
Le traitement est chirurgical en cas d’échec : il est réalisé par arthroscopie et le geste est variable en fonction du type de la lésion.
Dans le type I
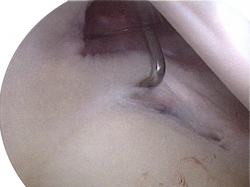
débridement simple
Dans le type II
 Le principe est de refixer le bourrelet en situation anatomique, sur son support osseux périphérique grâce à un ancrage local.
Le principe est de refixer le bourrelet en situation anatomique, sur son support osseux périphérique grâce à un ancrage local.
Le site du SLAP va être préparé à l’aide d’un shaver introduit par voie antéro supérieure classique, pour nettoyer et égaliser le bord supérieur de la glène. On peut utiliser aussi des râpes ou une fraise arthroscopique.
Ensuite on va insérer l’ancre avec le bon angle et fixer le bourrelet.
En final, on doit avoir au moins une à deux fixation sur le bourrelet postéro supérieur et une autre fixation sur le bourrelet antéro supérieur.
Dans le type III
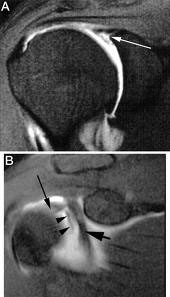
résection de la languette de « l’anse de seau »
Dans le type IV
résection et le plus souvent réparation.
Quels sont les risques et les complications possibles ?
Le bénéfice attendu est la disparition de la pseudo-instabilité douloureuse de l’épaule, la disparition du bruit ou du « click » lié au ressaut, au terme d’une rééducation complète et bien menée.
Chaque indication opératoire est posée avec soin et les techniques opératoires sont bien codifiées ; malgré tout, ces interventions comportent certains aléas ou risques évolutifs qui leur sont propres. Les complications de ces traitements peuvent être classées selon la spécificité du geste chirurgical. La législation actuelle nous oblige à vous informer des complications possibles liées à l’acte chirurgical qui est subi : cette liste n’est pas exhaustive mais elle contient les principales complications rencontrées dans la littérature et dans l’expérience de chaque chirurgien. Certaines de ces complications justifieront d’un traitement spécifique et/ou d’une ré-intervention dans un délai variable, et certaines peuvent laisser des séquelles plus ou moins invalidantes.
1- Complications génériques liées à tout acte chirurgical.
– Infection. Elle peut survenir plus ou moins précocement. Elle justifiera un traitement local et/ou général voire une ré-intervention en fonction de son importance.
– Problème de cicatrisation. Il peut se manifester par un œdème, une désunion plus ou moins importante quelques fois liée à un hématome. Il peut surtout se manifester plus tardivement par des douleurs et une raideur de la cicatrice. Chaque manifestation justifiera d’un traitement adapté.
– Complications générales. Elles peuvent se rencontrer après toute intervention chirurgicale quelque soit le type d’anesthésie utilisé : l’énumération des problèmes qui peuvent survenir est difficile à résumer mais il faut insister pour que vous preniez contact avec notre clinique ou avec votre médecin traitant en cas d’inquiétude.
– L’algodystrophie. Cette complication peut survenir au décours de toute intervention chirurgicale ou au décours de tout traumatisme : l’importance du geste chirurgical ou du traumatisme n’entrent pas en ligne de compte.
2. Les complications spécifiques de cette chirurgie associent :
Raideur et perte de la rotation externe.
Douleur persistante (la douleur accompagne la rééducation de manière classique plusieurs mois)
Rupture d’ancre ou migration d’une ancre intra ou extra articulaire avec perte de la fixation anatomique.

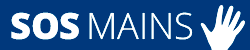

[…] lésion épaule […]