Présentation de l’Institut Français de Chirurgie de la Main spécialisé dans les pathologies de la main – IFCM
Qu’est que la rupture sous cutanée du long extenseur du pouce ?
 En l’absence de plaie évidente, la perte de l’extension active de l’interphalangienne (IP) du pouce traduit la rupture sous-cutanée du long extenseur du pouce (LEP).
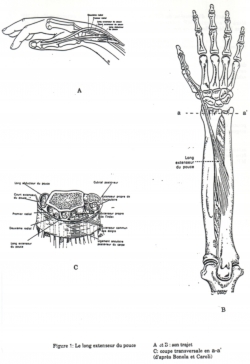
En l’absence de plaie évidente, la perte de l’extension active de l’interphalangienne (IP) du pouce traduit la rupture sous-cutanée du long extenseur du pouce (LEP).L’ appareil extenseur du pouce est la réunion d’un système extrinsèque formé du long et court extenseur du pouce et d’un système intrinsèque, constitué par le court abducteur, l’adducteur et le court fléchisseur (figure ci-contre). Cette jonction s’effectue en regard de l’articulation métacarpo-phalangienne et forme une sangle qui va stabiliser le long extenseur sur la convexité de la tête du 1er métacarpien. Chaque phalange possède son tendon extenseur extrinsèque: le long pour la phalange distale et le court pour la proximale.
Le long extenseur a un trajet très différent des autres extrinsèques. Il s’insère sur la face postérieure de l’ ulna, passe dans le 3ème compartiment dans lequel il se réfléchit contre le tubercule de Lister prenant une orientation différente. Il forme ensuite la limite postéro-interne de la tabatière anatomique. C’est le seul muscle capable d’ entrainer le pouce en arrière du plan de la paume. Son action d’adduction est due à sa réflexion sur le tubercule de Lister. Il est adducteur du 1er métacarpien tout en étant extenseur des phalanges.
Son action renforce celle du court extenseur sur la 1ère phalange. Il est l’antagoniste du court abducteur au niveau du 1er métacarpien mais son action concorde avec la sienne au niveau de la phalange distale.
Ces fonctions complexes nécessitent une course qui atteint 5 cm, beaucoup plus longue que celle des autres tendons extrinsèques.
Quels sont les signes de la rupture du long extenseur du pouce ?
L’examen clinique permet de faire la distinction entre lésion du court ou du long extenseur du pouce. L’appareil extenseur du pouce est testé de la façon suivante: la main est posée à plat et il est demandé de décoller le pouce du plan d’examen.
Seul le tendon du long extenseur intact peut réaliser ce geste en y associant une extension de l’interphalangienne. Dans cette position, le relief du long extenseur du pouce est visible sur le versant cubital de la tabatière anatomique.
Il nous parait plus pragmatique de distinguer essentiellement deux cas de figures liés à la topographie lésionnelle ; en effet dans la réalité il n’existe pas réellement des lésions récentes et des lésions anciennes : toutes les lésions sont « « anciennes ».
Soit chronologiquement parce que les patients mettent un certain temps à consulter, soit parce que, anatomiquement, le tendon est très vite attiré par le corps musculaire en amont de la lésion et qu’il est impossible de le retrouver. Au maximum pourrait-on séparer les cas des lésions, « trés anciennes »…
- 1 – Pouce en maillet (mallet-thumb):
Le pouce en maillet est une lésion rare. Elle est 10 à 20 fois moins fréquente que sur les autres doigts de la main, variant selon les séries de 0 à 4% des cas.
La lésion se traduit pas une perte de l’extension active de l’IP –parfois discrétement possible par le court extenseur- mais sans perte de la rétropulsion ; elle témoigne d’une rupture sous cutanée en zone I.
Il s’agit en règle général d’un traumatisme mais à la différence des autres doigts ce n’est pas un traumatisme minime ou passé inaperçu ; c’est au cours d’un exercice sportif (rugby,boxe, …) ou bien d’un accident de travail que le pouce a subi une brusque flexion ou s’est retrouvé coincé brutalement en forte flexion. - 2 – Rupture proximale sous-cutanée du long extenseur :
Si la première description faite par Duplay en 1876 d’une rupture du LEP était due à un traumatisme direct de la colonne du pouce (sans fracture), de nombreux auteurs ont par la suite rapporté des cas secondaires à des étiologies très diverses.
Les causes les plus fréquentes décrites sont :- traumatiques, au niveau de l’extrémité inférieure du radius et du carpe: fracture de Pouteau-Colles peu voire non déplacée, fracture du tubercule de Lister ou contusion directe sans fracture, cas le plus fréquent selon certains. Ces ruptures peuvent survenir de quelques jours à plusieurs mois après le choc initial. La lésion siège en regard du Lister. Ce mécanisme double d’élévation de pression et d’abrasion peut aussi être incriminé dans les cas de saillie postérieure d’une vis de plaque antérieure de radius ou de recul d’une vis scaphoïdienne.
- Il faut également inclure, au nombre des causes iatrogènes, la lésion directe du tendon lors d’un brochage intrafocal de fracture de l’extrémité inférieure du radius. Chung rapporte un cas de rupture du LEP par l’injection péritendineuse de cocaïne, qu’il explique non seulement par l’augmentation de pression autour du tendon mais également par l’ effet vaso-constricteur de la drogue.
- Les maladies rhumatologiques sont aussi retrouvées dans la littérature, de la polyarthrite rhumatoïde au lupus, voir la goutte. Dans les poignets inflammatoires désaxés avec une synovite dorsale, le mécanisme de la rupture est lié à l’agression intra-tendineuse du panus synovial et à l’agression mécanique du tubercule de Lister.
- D’autres causes, parfois anecdotiques, ont été rapportées la plupart du temps associées à la pratique d’un sport spécifique, mais depuis 2007 plusieurs articles ont rapporté des cas liés à la pratique des jeux vidéos et en particulier de la Wii….ce n’est probablement qu’un début.
Le délai entre le traumatisme initial et la rupture oscille dans la littérature entre 2 semaines et 4 ans, avec une médiane se situant entre un et 4 mois. Inconstamment, une phase douloureuse précède la rupture proprement dite. Le traitement à proscrire formellement à cette date est l’infiltration qui pharmacologiquement ne peut que hâter les phénomènes physiopathologiques menant à la rupture…
La rupture se manifeste par un déficit de rétropulsion et d’extension de l’IP, parfois difficile à mettre en évidence lorsqu’il existe une extension résiduelle liée à l’action des intrinsèques.
Le diagnostic devra alors être évoqué sur le contexte (traumatisme du poignet dans les semaines précédentes) et la disparition de la berge interne de la tabatière anatomique normalement constituée par la saillie du tendon du LEP.
Quels sont les examens complémentaires utiles ?
Dans les lésions distales, la rupture est facilement prouvée par une simple échographie qui retrouve l’interruption tendineuse, mesure l’écart entre les deux extrémités rompues et apprécie l’état des moignons déchirés. La radiographie associée recherche un fragment osseux éventuel. Un fragment volumineux ne nécessite pas le même traitement.
Dans les lésions plus proximales, c’est l’IRM qui situe la lésion, mesure l’écart entre les deux extremités si la partie proximale est encore visible et la qualité du tendon.
Quel sont les traitements possibles ?
1- Pouce en maillet :
Nous préferons une suture directe du tendon extenseur par voie dorsale, transversale, par un surjet aller-retour de PDS 4/0. Cette suture en règle générale solide est protégée par un brochage axiale de l’IP associé à une attelle segmentaire P1P2. Le patient peut bouger la MCP du pouce et doit effectuer un travail d’opposition du pouce en auto-réeducation pendant un mois date à laquelle la broche est ôtée et la réeducation débutée.
2- Rupture proximale sous-cutanée du long extenseur :
Dans le cadre des lésions récentes, si le diagnostic est fait immédiatement, on peut réaliser une suture directe. En pratique, cette éventualité est rare et théorique.
En effet, le tendon du LEP possède une course d’environ 58mm, la plus longue après celle des tendons fléchisseurs des doigts longs. Ceci explique qu’en cas de rupture, la rétraction de l’extrémité proximale est immédiate et peut atteindre 4 à 10 cm, le plus souvent en amont du tubercule de Lister. Progressivement, cette rétraction s’associe à une contracture musculaire qui rend impossible la suture directe au delà de la troisième semaine.
De plus, l’attrition dont sont victimes les extrémités tendineuses nécéssitent d’être parées, ce qui majorent encore le défect.
La réparation peut être soit une greffe de petit palmaire, soit un transfert de l’extenseur propre.
- 2-1- La greffe du long extenseur au petit palmaire :
La technique de la greffe telle qu’elle est actuellement pratiquée est simple: Une première incision partant de l’articulation métacarpo-phalangienne et légèrement décalée en dedans par rapport à la tabatière anatomique, permet de retrouver le moignon distal du LEP. La seconde incision est effectuée en amont du tubercule de Lister et l’extrémité proximale du tendon, rétractée sous l’extenseur commun des doigts et l’extenseur propre de l’index, est extériorisée en amont du rétinaculum des extenseurs. Après parage tendineux, le greffon libre est suturé à l’extrémité distale du LEP selon la technique de Pulvertaft. Il est ensuite passé à travers un tunnel sous-cutané direct pratiqué en respectant les branches du nerf radial jusqu’à l’extrémité proximale du tendon et suturé de la même façon. Le réglage de la tension se fait en position neutre du poignet, pouce en extension complète. Une fois la suture effectuée, il est important de vérifier que le pouce parvient toujours à atteindre la base du 5ème doigt. Une attelle maintenant le poignet à 30° d’extension et la MP en extension et abduction complètes (IP libre) est mise en place pour une durée de 3 semaines.
- 2-2 -Le transfert de l’extenseur propre de l’index.
Le transfert de l’extensor indicis proprius, décrit par Mensche en 1925 reste pour nous celui de choix. Il est en effet comparable au muscle réparé par sa course (55 mm), sa force (0,5Kgm) et sa direction. Outre les avantages propres aux transferts (suture tendineuse unique, mise en place d’un tendon vascularisé), il permet, au prix d’un prélèvement situé en amont des bandelettes sagittales et d’une réparation de la dossière des interosseux, de ne laisser aucun déficit d’extension de l’index). Au titre des inconvénients, on retiendra toutefois l’apparition inévitable d’un déficit de force d’extension de ce dernier, pouvant atteindre jusqu’à 50%. On note également la possibilité de variations anatomiques pouvant atteindre 15% des cas pour Caudwell, telles que l’absence, des anomalies d’insertion ou de jonctions à l’extenseur commun ou au court extenseur pouvant rendre le transfert difficile voir impossible.La première incision, arciforme, longe en-dedans du LEP, le bord interne du 1er métacarpien jusqu’à la base du 2ème métacarpien. Elle permet de repérer l’extremité distale du tendon. Elle se prolonge longitudinalement au niveau du 4e compartiment. La seconde incision est courte et transversale, située au bord interne de l’articulation métacarpophalangienne de l’index. L’extensor indicis proprius, situé en-dedans de l’extenseur commun –« l’interne est propre »- est sectionné en amont des bandelettes sagittales. L’extrémité distale de l’extenseur est suturée à l’extenseur commun par un point en U. Le tendon sectionné est ensuite libéré de l’extenseur commun le plus loin possible en sous-cutané en veillant à ne pas léser les branches sensitives dorsales destinées à l’index. Il est repris au niveau de l’incision carpienne. Un trajet sous-cutané est réalisé, rectiligne en respectant les branches du nerf radial et en évitant de croiser une incision cutanée. La technique de suture distale (Pulvertaft), la position du poignet et du pouce pour le réglage de la tension et l’immobilisation sont les mêmes que celles décrites dans le cadre des greffes tendineuses. En pratique, le transfert est toujours assez long, y compris dans les lésions situées juste en amont de la MP du pouce. Il est toujours préferable de bien tendre le transfert car la détente est classique au cours de la réeducation et nous n’avons jamais constaté de défaut de mobilité de l’IP par transfert trop tendu.
- 2-3- Indications :
Nous utilisons en régle générale le transfert de l’extensor indicis proprius. Les indications de greffe par le palmaris longus sont rarement proposées mais peuvent se discuter dans certaines situations :- rupture survenant au cours d’une polyarthrite rhumatoïde où l’indication doit être portée en fonction des lésions des doigts et du poignet. Il peut être en effet, interessant de conserver l’extenseur propre de l’index pour l’utiliser dans d’autres objectifs de réanimation ou de réaxation.
- certaines professions ne peuvent pas admettre l’affaiblissement de l’extension active de la MP de index après le prélevement de l’extenseur propre. La greffe peut être proposée à condition que l’ancienneté de la lésion n’aboutisse pas à un tendon rétracté et affaibli qui nécessiterait une ténolyse extensive.
Quel est le pronostic ?
- Dans le cadre des mallet-thumb, le pronostic est liée à l’etat des extrémités lésées. Il existe en règle une diminution de mobilité en flexion malgré la rééducation absolument nécessaire.
- Dans les ruptures proximales du LEP, le pronostic en en règle général très favorable avec une très bonne récupération de l’extension de P2 et de la rétropulsion de la première colonne. Il faudra cependant prevenir du risque de diminution de force de l’extension de l’index.
Quels sont les risques ?
Il faut distinguer les risques génériques des risques :
- les risques génériques sont l’infection du site opératoire, l’hématome, l’algodystrophie du membre supérieur.
- Les risques spécifiques sont liés à la technique du transfert :
- Sur le site prélevé il peut exister des douleurs résiduelles, une cicatrice adhérente, une gêne liée à la diminution de force d’extension de l’index.
- Sur le tendon transféré, la force d’extension du pouce peut être limitée, la raideur post-opératoire liée à la tension du greffon peut être longue à disparaître.