SOS MAINS de l’Institut Français de Chirurgie de la Main – IFCM
Quelles sont les différentes lésions possibles ?
Le pronostic et le résultat du traitement des lésions tendineuses différent fondamentalement selon le siège de la lésion. La classification anatomique de référence adoptée en 1980 est celle de Verdan et Michon; elle divise le poignet et la main en zones distinctes qui caractérisent chacune la position des deux tendons fléchisseurs commun profond (FCP) et fléchisseur commun superficiel (FCS) entre eux, et leur relation avec les structures adjacentes.
Ces zones au niveau des doigts longs sont au nombre de cinq.
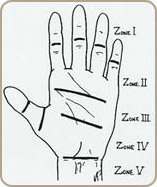
- zone 1 :
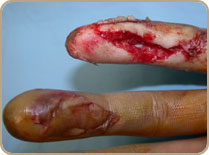
située en aval de l’interphalangienne proximale à partir de laquelle il n’existe plus qu’un seul tendon dans la gaine digitale. Cette zone est caractérisée par la proximité de l’insertion du tendon, source de vascularisation et la possibilité d’effectuer une suture solide. - zone 2 :
c’est la zone « no man’s land » de Bunnel, caractérisée par un canal ostéo-fibreux étroit, des fléchisseurs serrés et une vascularisation précaire - zone 3, 4, 5 :
ces zones sont caractérisées par une bonne vascularisation tendineuse et une course tendineuse beaucoup plus libre.Cette classification s’applique aussi au pouce où il n’existe qu’un seul tendon, le long fléchisseur du pouce (LFP) dont la vascularisation est meilleure.
Quels sont les signes cliniques ?
L’interrogatoire doit préciser la nature de l’agent vulnérant et surtout la position du doigt au moment de la blessure. Sur un doigt blessé en flexion, le bout distal du tendon sectionné est plus distal que l’ouverture cutanée et le bout proximal est beaucoup plus proximal, rétracté dans la paume, attiré par la force de contraction et l’élasticité du corps musculaire.L’étude fonctionnelle de la main et des doigts précise les lésions :
- La première phalange (P1) est fléchie par les muscles interosseux, la deuxième phalange ( P2) par le FCS et la troisième phalange (P3) par le FCP.
- il faut maintenir la première phalange en extension pour éliminer la flexion d’ensemble du doigt gérée par les interosseux.
- l’exploration du FCP se fait en bloquant P2 en extension afin d’éliminer l’action du FCS.
- l’exploration du FCS se fait en immobilisant en extension les doigts sains ce qui empêche l’action du FCP du doigt blessé.Les lésions associées doivent être considérées car elles grèvent le pronostic :
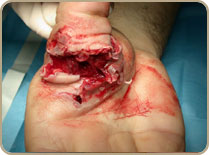
- l’existence d’une contusion ou d’un lambeau cutané précaire fait courir le risque de nécrose ou de désunion locale. Une perte de substance cutanée impose la couverture par un lambeau loco-régional.
- les lésions ostéo-articulaires témoignent d’un traumatisme important, source d’adhérences et de raideur. Le traitement doit permettre la mobilisation précoce.
- les lésions nerveuses sont fréquentes à tous les niveaux. Un doigt raide et insensible est très gênant pour la fonction globale de la main.
- les lésions vasculaires doivent être systématiquement réparées car une bonne vascularisation locale est un gage majeur d’un bon résultat trophique.


Quel est le traitement ?
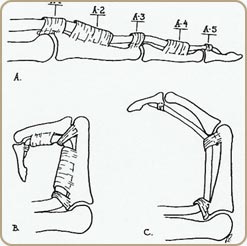
La voie d’abord utilise la plaie elle-même, après parage des berges, agrandit à ses extrémités, en zig-zag selon la technique de Bruner :
Technique sutures

La rééducation est entreprise immédiatement en post-opératoire sauf dans les cas de lésions vasculo-nerveuses où un délai d’une semaine est appliqué.
La mobilisation passive par traction élastique selon la technique de Kleinert est progressivement abandonnée à cause des accidents de lachâge de suture et du réglage diificile du montage responsable parfois d’un crochet irréductible.
La méthode de Duran consiste à mobiliser manuellement et passivement dans l’attelle les articulations distales par rapport à la section tendineuse de J0 à J21, suivie d’une phase de mobilisation active aidée puis active globale des doigts à partir de la position d’immobilisation sans jamais porter le doigt en extension maximum, évitant ainsi toutes tractions excessives sur les tendons.
De plus en plus la tendance actuelle est à une mobilisation active précoce contrôlée pour privilégier la mobilité, en acceptant le risque de rupture.Indications particulières :
Quels sont les risques spécifiques ?
Les lésions des fléchisseurs sont des lésions graves, avec un risque majeur de conserver un déficit de mobilité, soit en flexion soit en extension.
Les lésions associées, osseuses vasculo-nerveuses ou cutanées ont leurs propres conséquences mais une action péjorative sur le résultat final.La rééducation pose un cruel dilemme :
- mobiliser tôt pour éviter l’enraidissement mais prendre le risque de re-rupture et donc de nouvelle intervention,
- mobiliser plus tardivement pour éviter la rupture mais prendre le risque d’un enraidissement important et donc d’une réintervention pour ténolyse.
Une seconde intervention est très fréquente dans tous les cas et le patient doit être prévenu rapidement. La rééducation implique la participation éclairée du patient, le respect des consignes de prudence et la patience. - Zone 1 des doigts longs :
Les sections isolées du FCP doivent être réparées par suture directe; il n’y a pas d’incidence sur la fonction du FCS.
Toute flexion active de P3 est meilleure qu’une ténodèse ou qu’une arthrodèse.
Si la section est très proche de l’insertion distale une réinsertion trans-osseuse permet une fixation solide et autorise une rééducation très précoce. - Au niveau du pouce :
Les plaies de la face palmaire du pouce se caractérisent par la fréquence des lésions vasculo-nerveuses associées
L’immobilisation est assurée par une attelle dorsale anté-brachio-palmaire maintenant le pouce en antépulsion, poignet et métacarpo-phalangienne en flexion.
La rééducation se fait d’une manière identique, selon la technique de Duran. - les cas défavorables:
- section franche mais rétraction dans la paume avec lésions des vinculae, lésions cutanées importantes mais sans risques de nécrose, atteinte du plancher voire ouverture articulaire sans fracture.
Le traitement doit comporter la suture des deux fléchisseurs et la réparation des lésions associées comme dans le cas précédent. - section contuse avec lésions cutanées majeures, fractures ou lésions par écrasement, atteinte des deux paquets collatéraux, voire atteinte du plan dorsal. C’est l’équivalent des lésions rencontrées dans une amputation.
La synthèse stable et solide est indispensable, suivie d’un rétablissement d’une bonne vascularisation et d’une suture des nerfs.
Les deux tendons fléchisseurs doivent être suturés mais une ténolyse ultérieure sera très probable et doit être considérée comme partie intégrante du traitement.
- section franche mais rétraction dans la paume avec lésions des vinculae, lésions cutanées importantes mais sans risques de nécrose, atteinte du plancher voire ouverture articulaire sans fracture.
- Zone 2 des doigts longs :
Il faut noter l’importance de la rétraction du bout proximal car les rappels « en coup de fouet » arrachent les vinculae.
On distingue deux tableaux: - les cas favorables, avec une lésion cutanée nette, une section tendineuse franche sans rétraction des deux extrémités et des vinculae intacts, une intégrité du plancher du canal digital, voire une lésion isolée d’un nerf ou d’un paquet collatéral. Il faut suturer les deux fléchisseurs et respecter les poulies.
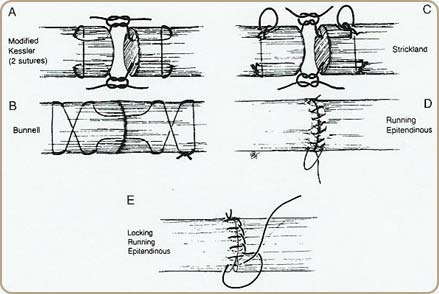
- la suture doit être solide pour assurer une bonne résistance à la traction
- la suture doit préserver le glissement du tendon par un affrontement parfait des deux extrémités et un fil de suture le plus fin possible.
- l’intervention chirurgicale doit respecter l’épitendon et les vinculae qui sont les vaisseaux nourriciers.Lorsque l’extrémité proximale du tendon n’apparaît pas au niveau de la plaie du canal digital, il faut s’interdire toute manœuvre à l’aveugle pour éviter de déchirer les méso-tendons. On peut refouler le tendon dans sa gaine par massage du corps musculaire en y associant une flexion du poignet et des doigts. Parfois une contre-incision proximale est nécessaire pour retrouver le bout rétracté; le tendon sera attiré au niveau de la zone de suture par un tracteur siliconé soupleLes procédés de suture sont variés, soit en cadre de Kessler ou Kleinert, soit longitudinal, soit avec une boucle d’appui type Tsuge
La régularisation de la zone de suture nécessite en complément, soit une surjet péri-tendineux au fil très fin 7/0, soit un fibrino-collage circulaire.
La protection des sutures est assurée par une attelle platrée dorsale anti-brachio-palmaire. Cette immobilisation avant-bras en pronation, poignet à 30°, MP à 40° de flexion et IP en légère flexion sera maintenu au moins 3 semaines en port permanent et 2 à 3 semaines la nuit.
Retrouvez toutes nos vidéos sur notre chaine YouTube